Facciamo finalmente chiarezza sui disturbi collegati al glutine
Questo è un articolo che sarebbe stato bello pubblicare molti anni fa, ma le evidenze scientifiche sono davvero recenti, per cui adesso i tempi sono maturi per dare una accurata bibliografia a quelle che erano le nostre intuizioni di qualche anno fa.
Consigliamo la lettura di questo articolo prima di questo, in modo da poter seguire tutto il filo del discorso:
https://www.psoriasimetodoapollo.com/permeabilita-intestinale-2020/
Per chi era con noi fin dall’inizio, ormai oltre 10 anni fa, parlavamo di una stretta correlazione tra glutine e permeabilità intestinale, non solo nei celiaci, ma nella stragrande maggioranza dei malati di psoriasi, ci capitava spesso di avere persone che miglioravano e mettevano in remissione la psoriasi una volta tolto il glutine dalla dieta NONOSTANTE NON FOSSERO CELIACI, con tutte le conferme strumentali.
Noi, così come i vari ricercatori sull’argomento, avevamo sospettato una “celiachia minore”, una patologia che presenti una sintomatologia più eterogenea, ma sovrapponibile alla celiachia classica.
Avevamo ipotizzato che la reazione immunitaria fosse portata avanti dall’immunità innata e non da quella adattativa, data l’assenza di anticorpi rintracciabili, e anche questo è stato confermato e sono stati riconosciuti i pathways coinvolti.
Vorremmo oggi approfondire l’argomento al livello assoluto al quale siamo abituati, perché sul web si leggono molti articoli generalisti, ma nessuno che affronta l’argomento come va fatto.
Gluten Related Disorder
L’acronimo che unisce i disturbi legati al glutine è GRD, termine sempre più usato che sta iniziando ad avere anche una connotazione ed una importanza clinica.
Ad oggi nei GRD sono riconosciute 3 entità che andremo a vedere una per una:
- Celiachia (CD)
- Sensibilità al glutine non celiaca (NGCS)
- Allergia al grano (WA)
Per la stesura di questo articolo facciamo riferimento ad una Review del 2019, che riunisce i principali studi che sono stati effettuati sulla NGCS, confrontandoli con le altre patologie legate al glutine, o per meglio dire al grano.
Non-Celiac Gluten Sensitivity: A Review
Anna Roszkowska 1,* , Marta Pawlicka 1, Anna Mroczek 1, Kamil Bałabuszek 1 and Barbara Nieradko-Iwanicka
Tra le 3 patologie che abbiamo identificato esistono somiglianze e differenze, ed è utile conoscerle per poter capire in che tipo di situazione ci troviamo.
C’è anche da aggiungere che esistono sindromi overlap, che presentano due situazioni contemporaneamente, ancora più complessi da individuare.
Ricapitolando le varie risposte immunitarie abbiamo:
- Celiachia, risposta infiammatoria e anticorpale specifica.
- NGCS, nel 50% dei casi IGA anti-gliadina, ma per la maggior parte IL1/2/6, TNF-alfa e INF-Gamma che attivano la risposta immunitaria aspecifica, composta da macrofagi, neutrofili e raramente monociti.
- Allergia al grano, ipersensibilità di tipo I e IV, con produzione di IGE contro grano e gliadina.
Nei soggetti atopici questo aspetto è assolutamente fondamentale, visto che spesso il rilascio di IGE intestinale media la degranulazione dei mastociti dando il via ad una cascata istaminica sistemica.

Nel grano troviamo almeno 3 gruppi di sostanze che possono essere fastidiosi per il nostro sistema immunitario:
- ovviamente il glutine, composto da gliadina e glutenina, che con i suoi residui ricchissimi in prolina e glutammina, lascia peptidi non scomponibili per mancanza di enzimi specifici. Come abbiamo già visto questi peptidi aumentano l’increzione di zonulina, aprono le TJ e stimolano l’attivazione immunitaria sia tramite le APC, che attraverso l’IL1-beta inflammasoma-mediato.
- Amylase-Tripsin Inhibitors (ATIs), questa classe di albumine rappresentano il 4% delle proteine del grano, fortemente resistenti alle proteasi, che hanno addirittura la capacità di inibire la funzionalità delle amilasi e proteasi pancreatiche, peggiorando moltissimo l’outcome digestivo.
Queste proteine sono le responsabili attivatrici dell’immunità innata, tramite soprattutto il TRL4, sia nel celiaco che nel NCGS, e sono le principali cause di non risposta alla dieta senza glutine.
La loro misura sta venendo utilizzata per predire l’efficacia della risposta ai farmaci biotecnologici per le MICI.
Lasciamo un bellissimo link di approfondimento, promettendo un articolo dedicato ad un argomento così importante:
https://www.gastrojournal.org/article/S0016-5085(16)35503-2/pdf
Queste proteine sono in grado di mediare il rilascio di: Il8/2, TNF, MCP1 che stimolano profondamente l’attività immunitaria locale, che come ormai sappiamo riverbera su quella sistemica.
Qui un altro bellissimo lavoro che spiega nel dettaglio la risposta:
https://www.researchgate.net/publication/322348319_Amylase-Trypsin_Inhibitors_in_Wheat_and_Other_Cereals_as_Potential_Activators_of_the_Effects_of_Nonceliac_Gluten_Sensitivity - FODMAPs, specialmente mono/di/oligosaccaridi e fibre che non sono digeribili da noi, ma che possono glicare, attivando i RAGE (recettori per proteine glicate) e favorire specie microbiche poco desiderate che prosperando possono fermentare, causando gonfiore e meteorismo, e stimolare ulteriormente l’infiammazione
Nei vari studi che sono stati valutati si è fatta una cosa molto semplice, si sono divisi in due gruppi le persone, entrambi i gruppi sono stati messi a dieta senza glutine, ad un gruppo veniva dato un additivo farinoso contenente glutine, al secondo gruppo un additivo non riconoscibile dall’altro gruppo, ma senza glutine.
In alcuni studi questa parte era stata preceduta da un mese di dieta senza glutine, e nella stragrande maggioranza dei casi, nel gruppo positivo si sono ripresentati i sintomi di fastidio intestinale ed extra-intestinali come:
- diarrea
- gonfiore
- meteorismo
- stitichezza
- dolore addominale
- intestino irritabile
- brain fog
- mal di testa
- confusione
- depressione
- sbalzi di umore
In alcuni casi si è visto un riacutizzarsi della sintomatologia del Crohn ed un peggioramento del LES che stava migliorando nel mese precedente, nell’articolo linkato in alto è possibile vedere quante patologie, soprattutto autoimmuni sono collegate alla permeabilità intestinale.
Anche in questo caso l’HLA DQ2/DQ8 sono particolarmente collegati a tutte queste problematiche, così come lo sono alla celiachia, sono tutti alleli legati ad una ipersensibilità al glutine, che non riverberano solo sul meccanismo di presentazione antigenica tramite cellule dendritiche, ma lo fanno anche tramite maggiore rilascio di citochine infiammatorie.
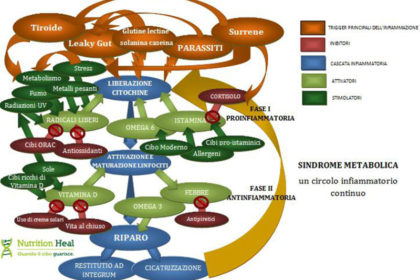
Ci è piaciuta questa immagine che evidenzia i collegamenti tra patologie:
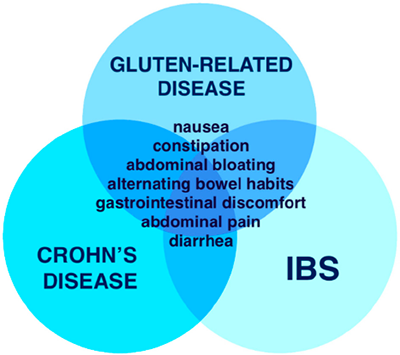
Ora passiamo ad un aspetto molto più pratico, cerchiamo di rispondere alla domanda: come posso fare per sapere se ho NCGS?
Purtroppo non esistono esami o marker patognomici come per la celiachia, l’unica maniera è fare una dieta completamente senza glutine per almeno un mese, o meglio ancora 2 e vedere se la nostra sintomatologia intestinale, mentale ed autoimmune migliora.
Ricordiamo che il glutine permane sui villi per almeno 6/8 settimane dopo la sua ultima ingestione e causa una risposta immunitaria poco legata alla quantità, ma alla sensibilità personale, che nel malato di psoriasi è spesso assai spiccata.
Conclusioni
Noi abbiamo cercato di riportare fonti documentate ed attendibili, soprattutto in questi ultimi 2 anni il mondo della ricerca è concentrato su tutti questi aspetti, per cui in questo momento il materiale di discussione è molto e super-interessante.
Rispetto a qualche anno fa, in cui eravamo tra i pochi a gridare nel deserto, oggi abbiamo trovato una grande vicinanza nel mondo della ricerca, che non abbiamo dubbi si tradurranno in clinica in tempi sempre più rapidi.
Se possiamo dare un consiglio, non vale la pena aspettare anni per integrare queste informazioni, le evidenze cliniche e bibliografiche sono già fortissime.
Grazie dell’attenzione
Lo Staff del Metodo Apollo